- Учащенное сердцебиение
- Потеря сознания
- Учащенный пульс
- Удушье
- Приступы паники
Пароксизмальная тахикардия представляет собой приступ, который характеризуется внезапным увеличением количества сердечных сокращений выше сотни, с сохранением ритма ударов, а также такое же внезапное возвращение частоты сердечных сокращений в норму. По своим этиологическим признакам данный приступ схож с экстрасистолией, поэтому в тех случаях, когда у пациента отмечаются несколько раз подряд экстрасистолы, можно вести речь о непродолжительном тахикардическом пароксизме.
- Классификация
- Этиология и патогенез
- Симптоматика
- Возможные осложнения
- Особенности диагностики
- Методики лечения
- Неотложная помощь
Следует отметить, что суправентрикулярная тахикардия создает условия, ведущие к повышению нагрузки на сердечную мышцу, из-за чего та быстрее изнашивается. Кроме того, чрезмерная нагрузка приводит к недостаточному заполнению желудочков кровью и снижению объема сердца. Нередки случаи, когда суправентрикулярная тахикардия становится причиной внезапной остановки сердца у человека и приводит к его смерти, поэтому игнорировать такой симптом, как резкий скачек частоты сердечных сокращений, нельзя – необходимо незамедлительно показаться кардиологу, который назначит обследование и адекватное лечение.
Классификация болезни
В медицине существует определенная классификация данной патологии в зависимости от:
- месторасположения;
- механизма развития;
- характера течения.
В зависимости от того, в какой части отмечается приступ пароксизмальной тахикардии, специалистами выделяется:
- предсердная тахикардия;
- атриовентрикулярная (предсердно-желудочковая);
- желудочковая пароксизмальная тахикардия.
Предсердная и атриовентрикулярная объединяются в одну общую форму, и развивается пароксизмальная наджелудочковая тахикардия.
Если говорить о течении заболевания, то различают острую форму, хроническую или постоянно возвратную, а также рецидивирующую. В случае с рецидивирующей формой заболевания, которая может длиться годами, у пациентов часто отмечается недостаточность кровообращения и развитие дилатационной кардиомиопатии.
По своему механизму развития пароксизмальная наджелудочковая тахикардия делится на три вида. Первый вид – это эктопическая форма, или, другими словами, очаговое поражение в миокарде. Вторая форма – реципрокная, а третья – многоочаговая (или многофокусная).
Этиология и патогенез
Согласно исследованиям, пол человека не играет главной роли в возникновении данной патологии – с одинаковой частотой заболеванию подвержены как мужчины, так и женщины.
Однако, если брать представителей разных профессий, то большую склонность к развитию такого заболевания, как пароксизмальная тахикардия, испытывают работники умственного труда. При этом возраст также не показателен – недуг может встречаться как у молодых людей (20–30 лет), так и у людей старшего возраста (40–50). Кроме того, подвержены патологии дети и старики.
Наследственность играет немаловажную роль в развитии этой патологии у человека, и если в семье у него кто-то из родственников болел данным недугом, то вполне возможно, что и сам человек будет страдать от него в том или ином возрасте.
В отдельных случаях острые инфекции миокарда могут стать причиной развития данного заболевания у человека, однако на сегодняшний день инфекционный фактор не является полностью доказанным и мнения на этот счет существенно различаются.
В то же время очень часто пароксизмальная тахикардия у детей встречается в остром периоде дифтерии, правда, скорее всего, данное явление можно назвать множественным проявлением экстрасистол или пароксизмальной тахикардией на фоне нарушения проводниковых путей сердца. Кроме того, данный недуг у маленьких детей может свидетельствовать о врожденной патологии миокарда. В остальных случаях влияние инфекционных поражений миокарда на развитие пароксизмальной тахикардии связано с возникновением в сердце тех или иных патологических изменений. В частности, у молодых людей в анамнезе отмечаются ревматические атаки.
Итак, основные причины пароксизмальной тахикардии у взрослых, это:
- синдром Вольфа-Паркинсона-Уайта, то есть наследственный дефект проводниковых путей;
- кардиты различной этиологии;
- нарушения работы щитовидки – тиреотоксикоз.
- хронические патологии легких, а также болезни надпочечников и самих почек;
Кроме того, на возникновение такой болезни, как пароксизмальная тахикардия, может оказывать влияние неправильный образ жизни – чрезмерное употребление алкоголя, кофе, курение, а также постоянные психические перегрузки и чрезмерная физическая и умственная активность.
У малышей причинами появления недуга служат:
- поражение центральной нервной системы (такие врожденные патологии, как гидроцефалия, повышение ВЧД и другие);
- симпатоадреналовые кризы, которые могут возникнуть у маленьких детей вследствие патологии надпочечников или могут быть связаны с особенностями становления нервной системы;
- тиреотоксикоз;
- синдром Вольфа-Паркинсона-Уайта;
- пороки развития сердца и инфекционные болезни миокарда;
- вегетативные дисфункции.
Часто развитие болезни можно отмечать у пожилых мужчин. Это связано с определенными патологиями в их организме, а именно с ИБС, инфарктом миокарда, гипертонической болезнью и другими патологиями, которые поражают сердечную мышцу у людей в пожилом возрасте.
Симптомы болезни
О том, как проявляется патология, уже было сказано выше, и ее симптомы следующие: человек ощущает учащенное сердцебиение, и у него появляется чувство, что сердце выпрыгивает из груди. На фоне учащенного сердцебиения многие люди ощущают сильную панику, и даже удушье. Именно поэтому у детей бывает сложно распознать, то ли панический приступ стал причиной появления пароксизмальной тахикардии, то ли увеличение ЧСС привело к панической атаке.
Также симптомами, которые могут возникнуть при данной патологии, являются:
- повышение пульса до 120 ударов и выше, причем в спокойном состоянии;
- неожиданная потеря создания;
- внезапное начало и конец приступа, который по своей продолжительности не превышает 3–5 минут.
Возможные осложнения
Если вовремя не обратить внимания на тревожные симптомы, пароксизмальная тахикардия может прогрессировать и вызвать определенные осложнения. К самым распространенным относятся:
- стенокардия;
- острая сердечная недостаточность;
- инфаркт миокарда.
В любом случае каждая из этих патологий представляет угрозу жизни человека, поэтому нельзя допускать, чтобы болезнь стала причиной ухудшения самочувствия пациента.
Особенности диагностики
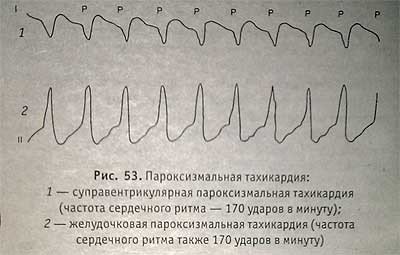 Диагностика пароксизмальной тахикардии
Диагностика пароксизмальной тахикардии
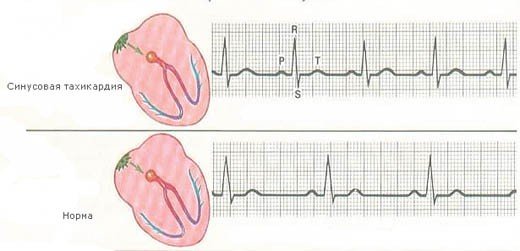
Диагностируют данную сердечную патологию путем проведения определенных исследований. Самой эффективной для постановки правильного диагноза является электрокардиография (ЭКГ). При разных формах болезни отмечают различные изменения на ЭКГ, например, при наджелудочковой – комплексы QRS без изменений, но расстояние между зубцами Р сокращено и он наблюдается перед каждым комплексом. При обнаружении этого явления речь идет о таком заболевании, как синусовая пароксизмальная тахикардия.
Если же ритм исходит из атриовентрикулярного узла, показатели будут следующие: комплексы QRS без изменений, а зубец Р не связан с комплексами QRS и появляется через одинаковые расстояния.
При других формах тахикардии отмечаются другие изменения и врач-диагност должен обращать особое внимание на любые нестандартные показатели при проведении ЭКГ.
Также диагностическими методами данного заболевания являются пульсоксиметрия и пульсометрия, которые проводятся с помощью определенных современных устройств.
ЭхоКГ позволяет выявить различные воспаления в сердце и оценить его сократительную способность. Обычно данное исследование назначается тем пациентам, у которых уже и ранее наблюдались приступы.
Методики лечения
Терапевтическое лечение пароксизмальной тахикардии длительное и комплексное. Чаще всего оно направлено на устранение причин, вызвавших заболевание. Обычно с этой целью используются такие медикаментозные препараты, как:
- Кордарон (улучшающий ритм сердца);
- А Тенолол (блокартор адреналина);
- Верапамил (блокатор кальция);
- Глицин (вещество, восстанавливающее ритм);
- Валокардин (седативное средство);
- настойка боярышника (кардиологический препарат).
Все вышеописанные лекарства облегчают приступы тахикардии, но для более эффективного лечения требуется назначение антиаритмиков. Эти лекарства вводятся внутривенно под контролем врача и только в условиях стационара. К ним относятся:
- Хинидин;
- Аймалин;
- Этмозин;
- Новокаинамиды и другие препараты, подбирает лечащий врач пациента, индивидуально в каждом конкретном случае.
Если даже после приема лекарственных средств приступы продолжаются, показано электроимпульсное воздействие. В самых тяжелых случаях применяется хирургическое лечение, основывающееся на механической, электрической, лазерной, криогенной или химической деструкции.
Также в сложных случаях показана установка пациенту электрокардиостимулятора, который будет контролировать количество сердечных сокращений, и предотвратит повторение приступов.
Неотложная помощь
В случаях, когда пароксизмальная тахикардия развилась впервые, пациенту может потребоваться неотложная помощь, которая заключается в воспроизведении вагусных приемов, а именно массаж кародитного синуса в течение 5–10 секунд или нажатие на корень языка. Среди лекарственных методов неотложной помощи отмечают прием средств с антиаритмическим действием.
Что делать?
Если Вы считаете, что у вас Пароксизмальная тахикардия и характерные для этого заболевания симптомы, то вам может помочь врач кардиолог.
Понравилась статья? Поделись с друзьями в соц.сетях:Присоединяйтесь к нам ВКонтакте, будьте здоровы!