- Шум в ушах
- Головная боль
- Слабость
- Тошнота
- Судороги
- Повышенная утомляемость
- Снижение зрения
- Косоглазие
- Ощущение тяжести в голове
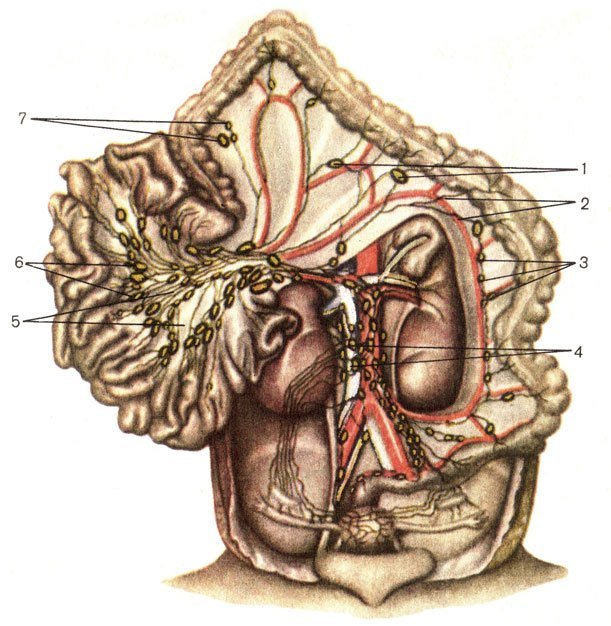
Арахноидит – опасный недуг, для которого характерно возникновение воспалительного процесса в паутинной (сосудистой) оболочке головного и спинного мозга. В результате данного процесса образуются патологические спайки между паутинной и мягкой оболочкой ГМ. Такие образования оказывают негативное влияние на мозг, постоянно раздражая его, также из-за их формирования нарушается процесс кровообращения мозга и ликвороциркуляции. Название данной патологии пришло к нам из греческого языка. Впервые его предложил для широкого употребления А. Т. Тарасенков.
- Причины
- Виды
- Церебральный
- Оптико-хиазмальный
- Спинальный
- Слипчивый
- Кистозный
- Кистозно-слипчивый
- Общая симптоматика
- Диагностика
- Осложнения и последствия
- Лечение
- Профилактика
Арахноидит – это особенный вид серозного менингита. Если он начнет прогрессировать, то имеющиеся в организме пространства для нормального оттока ликвора постепенно слипнуться. Это будет мешать физиологической циркуляции ликвора. Как результат, он будет скапливаться в полости черепа и сильно давить на мозг, провоцируя развитие такого опасного для здоровья и жизни состояния, как гидроцефалия.
Причины
Наиболее часто у человека развивается именно инфекционный арахноидит, вызванный сифилисом, гриппом, бруцеллезом, ангиной и прочими патологиями. Часто у пациентов развивается посттравматический арахноидит. Он является следствием перенесенных травм головы или позвоночного столба. Также причинами развития патологического процесса могут стать злокачественные опухоли, остеомиелит, эпилепсия.
В более редких случаях основной причиной прогрессирования арахноидита становится нарушение метаболизма, а также различные заболевания эндокринной системы. Но бывают и такие клинические ситуации, когда причину развития патологии не удается узнать долгое время. Важно провести тщательную диагностику, чтобы выявить основной фактор, спровоцировавший развитие патологического процесса, и в дальнейшем назначить корректный курс лечения.
Факторы, которые значительно повышают риск прогрессирования воспаления сосудистой оболочки:
- острые гнойные недуги, такие как тонзиллит, отит и прочее;
- острые инфекции;
- хронический алкоголизм;
- ЧМТ – закрытая травма черепа представляет собой большую опасность для здоровья человека;
- сложные условия труда;
- постоянные физические нагрузки.
Виды
В зависимости от местоположения патологического процесса, клиницисты выделяют следующие виды арахноидита:
Церебральный арахноидит
Церебральный арахноидит – это непосредственное воспаление сосудистой оболочки ГМ. Наиболее часто очаг воспаления формируется на выпуклой поверхности мозга, у его основания или же в области задней черепной ямки.
Характерные симптомы – сильные головные боли, которые имеют тенденцию усиливаться после длительного пребывания человека на холоде, после физического и умственного перенапряжения. Неврологические симптомы патологии напрямую зависят от места локализации очага. Если арахноидит поразил конвекситальную поверхность ГМ, то в таком случае возможно прогрессирование судорожных припадков.
Если своевременно не начать лечение церебрального арахноидита, то в дальнейшем могут возникнуть генерализованные судорожные припадки, во время которых человек будет терять сознание. Если скопившийся ликвор начнет давить на чувствительные и моторные центры ГМ, то у человека начнут развиваться расстройства двигательной активности, а также снизится чувствительность.
Оптико-хиазмальный арахноидит
Оптико-хиазмальный арахноидит также часто именуют посттравматическим. Как правило, он развивается из-за ЧМТ, на фоне прогрессирования малярии, сифилиса, ангины. Такой арахноидит головного мозга, как правило, локализуется около внутренней части зрительных нервов и хиазмы. В результате прогрессирования патологии в этих местах формируются спайки и кисты.
Если в данный момент провести обследование, то врач сможет выявить в области глазного дна признаки застоя и неврита. Арахноидит задней черепной ямки – самая распространенная форма патологии. Отмечаются следующие симптомы: тошнота, рвота, головные боли, которые более сильно выражены в затылочной области.
Спинальный арахноидит
В этом случае воспаление сосудистой оболочки ГМ прогрессирует из-за абсцессов, фурункулеза, а также травм. Как правило, воспаление прогрессирует по задней поверхности спинного мозга. Симптомы недуга могут проявиться у человека через некоторое время после перенесенной ранее травмы. Для патологии характерным является появление болевых ощущений в верхних и нижних конечностях.
Слипчивый арахноидит
В случае слипчивого арахноидита развивается гнойное воспаление, что приводит к формированию спаек.
Кистозный арахноидит
Воспалительный процесс сопровождается образованием кисты. Характерный симптом – сильные и распирающие головные боли.
Кистозно-слипчивый арахноидит
Для недуга характерным является образование патологических участков в ГМ. В них сосудистая оболочка будет слипаться с мягкой оболочкой, и произойдет формирование спаек и кист. В результате этого могут развиться припадочные состояния.
Общая симптоматика
Для недуга характерны также следующие симптомы:
- слабость;
- повышенная утомляемость;
- головные боли, локализующиеся преимущественно в затылочной области и глазных яблок. Боль имеет свойство иррадиировать;
- тошнота;
- шум в ушах;
- ощущение тяжести в голове;
- косоглазие;
- снижение зрительной функции;
- приступы судорог.
Выраженность данных симптомов напрямую зависит от места локализации патологического процесса, а также от формы недуга. Важно при первых признаках арахноидита без промедления обратиться к квалифицированному специалисту, так как несвоевременное и неправильное лечение может привести к развитию осложнений, инвалидности или даже смерти пациента.
Диагностика
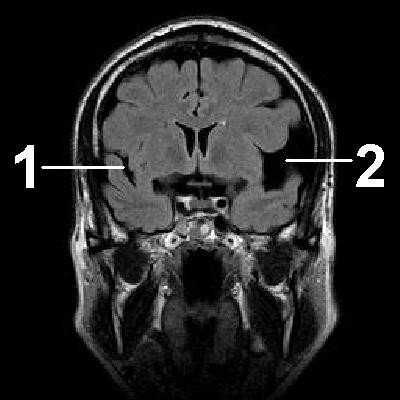 Арахноидит. Кистозно-слипчивый процесс
Арахноидит. Кистозно-слипчивый процесс
Данное заболевание является очень опасным как для здоровья пациента, так и для его жизни. Поэтому важно при первых симптомах незамедлительно обратиться в медицинское учреждение для проведения диагностики. В этом случае для подтверждения диагноза используются следующие методики:
- осмотр глазного дна;
- эхоэнцефалография;
- краниография;
- люмбальная пункция;
- МРТ;
- КТ;
- пневмоэнцефалография.
Осложнения и последствия
- значительное снижение зрительной функции;
- развитие гидроцефалии;
- судорожные припадки.
Лечение болезни
Лечение заболевания проводится строго в стационарных условиях, чтобы врачи могли постоянно мониторить состояние пациента. Самостоятельное лечение дома медикаментами или народными средствами недопустимо. Очень важно своевременно провести диагностику и установить основную причину, которая спровоцировала развитие недуга. Далее врач в обязательном порядке назначает консервативное лечение при помощи синтетических медицинских препаратов:
- преднизолон. Данный препарат вводят пациенту на протяжении 14 дней;
- антигистаминные;
- препараты, которые помогают снизить внутричерепное давление;
- транквилизаторы;
- антидепрессанты;
- при наличии выраженного болевого синдрома назначаются обезболивающие препараты;
- препараты, которые стимулируют работу мозга;
- если у пациента развились эпилептические припадки, то в таком случае показан прием противоэпилептических препаратов.
Все средства для консервативной терапии подбираются врачом строго индивидуально, с особенностей его организма, вида арахноидита и очага его локализации. Консервативная терапия позволяет полностью излечить человека от слипчивого арахноидита. Если же развилась кистозная форма патологии, то наиболее рациональным методом лечения будет проведение оперативного вмешательства. Также такой метод применяют в том случае, если консервативная терапия оказалась неэффективной.
Если вовремя провести правильное лечение, то все симптомы недуга вскоре уйдут и человек полностью выздоровеет. В таком случае прогноз будет благоприятный. Сложнее всего излечить пациента от арахноидита задней черепной ямки, особенно в случае образования водянки мозга. Единственно верный способ лечения – проведение операции. После нее пациенту, как правило, дают инвалидность. Больным не разрешено долго находиться в шумных помещениях, запрещаются нагрузки и вождение общественного транспорта.
Профилактика
- своевременно лечение недугов инфекционного характера;
- профилактика инфекций;
- тщательная диагностика арахноидита, если ранее была получена ЧМТ;
- профилактические посещения окулиста и отоларинголога. Это необходимо, чтобы предупредить развитие воспалительных заболеваний, которые могут стать причиной развития арахноидита;
- при появлении первых симптомов нужно сразу же обратиться к врачу для диагностики и лечения патологии, ведь чем раньше это сделать, тем благоприятнее будет прогноз. Лечение необходимо проводить только в стационарных условиях. Самолечение проводить строго запрещено!
Что делать?
Если Вы считаете, что у вас Арахноидит и характерные для этого заболевания симптомы, то вам может помочь врач невролог.
Понравилась статья? Поделись с друзьями в соц.сетях:Присоединяйтесь к нам ВКонтакте, будьте здоровы!