- Слабость
- Увеличение лимфоузлов
- Повышенная температура
- Потеря аппетита
- Увеличение селезенки
- Увеличение печени
- Быстрая утомляемость
- Недомогание
- Мокнутие
- Появление язв
- Вялость
- Покраснение кожи в месте поражения
- : причины, лечение» >Гнойные выделения
- Подкожные кровоизлияния
- Сероватый оттенок кожи
- Появление папул
- Формирование рубцов
Лейшманиоз – инфекционный недуг, возбудителем которого являются простейшие паразиты – лейшмании. Возбудитель проникает в организм человека при укусе москитов (переносчик), местом обитания которых являются субтропические и тропические страны. Медицинская статистика такова, что данную патологию по сей день продолжают диагностировать в 88 странах Нового и Старого Света. Ввиду такой распространенности, учеными уже давно были разработаны эффективные методы лечения и профилактики недуга, но для бедных стран они, к сожалению, недоступны.
- Этиология
- Классификация
- Симптоматика
- Висцеральный лейшманиоз
- Кожный лейшманиоз
- Диагностика
- Лечение
- Профилактика
Причины болезни
Как уже было сказано выше, переносчиком возбудителя являются самки москитов. Во время укуса в тело человека вместе со слюной проникает от 100 до 1000 возбудителей. Лейшмании имеют специфическую способность – они беспрепятственно проникают в макрофаги, не провоцируя при этом иммунной реакции. В них они трансформируются во внутриклеточную форму и начинают активно размножаться, провоцируя патологические реакции со стороны внутренних органов человека.
Заболевание может передаваться непосредственно от переносчика к человеку, а также от человека к москиту (в таком случае говорят о прогрессировании антропонозного лейшманиоза). Стоит отметить, что для недуга характерна сезонность. Чаще его диагностируют в период с мая по ноябрь. Такие временные рамки обусловлены жизнедеятельностью москитов.
Классификация болезни
Клиницисты выделяют две формы недуга, различные по своему течению, а также клинике:
- висцеральный лейшманиоз. Данная форма патологии начинает активно прогрессировать вследствие распространения возбудителя гематогенным путем из первичного очага в жизненно важные органы. Проникая в ткани, возбудитель начинает активно размножаться. Как следствие, орган повреждается, и его функции нарушаются, что обуславливает дальнейшую клинику недуга. Стоит отметить, что висцеральный лейшманиоз диагностируют довольно часто. Особенно подвержены ему маленькие дети. Длительность инкубационного периода – от трех до пяти месяцев;
- кожный лейшманиоз. Возбудитель паразитирует в тканевых макрофагах человека. В данных клетках лейшмании очень быстро созревают и перерождаются в безжгутиковые формы. В результате такой патологической активности формируется первичный очаг воспаления – специфическая гранулема. Клиницисты именуют ее лейшманиомой. Образование состоит из макрофагов, плазматических клеток, а также лимфоцитов. По мере роста лейшманиомы, образуются продукты распада, которые провоцируют возникновение местных некротических и воспалительных изменений, вплоть до лимфаденита и лимфангита.
Симптомы болезни
Симптомы недуга напрямую зависят от той его формы, которая начала прогрессировать у человека. Важно при первых признаках, указывающих на лейшманиоз, незамедлительно обратиться в медицинское учреждение для диагностики и лечения недуга.
Клиника висцерального лейшманиоза
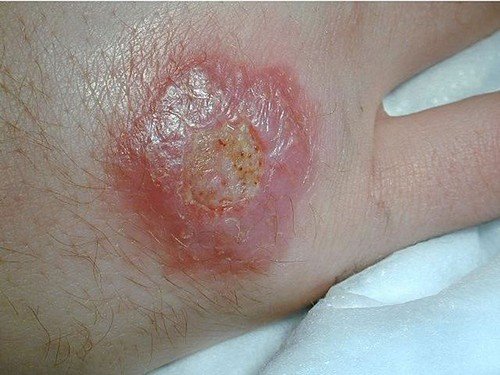 Висцеральный лейшманиоз
Висцеральный лейшманиоз
Ввиду длительного инкубационного периода, не многие пациенты могут связать прогрессирование висцерального лейшманиоза с укусом комара. Это, в некоторой мере, затрудняет диагностику. Первые признаки висцерального лейшманиоза могут проявиться только через полгода после проникновения возбудителя в тело. У пациента проявляются следующие симптомы:
- недомогание;
- вялость;
- быстрая утомляемость;
- слабость;
- снижение аппетита;
- гипертермия до 40 градусов;
- наблюдается изменение цвета кожного покрова. Он приобретает сероватый оттенок, и в некоторых случаях на нем проявляются геморрагии;
- незначительное увеличение лимфоузлов. При этом они не болезненные и между собой не спаиваются.
Первый признак прогрессирования висцерального лейшманиоза – появление на коже гиперемированной папулы, сверху покрытой чешуйками (возникает в месте укуса).
Характерным и постоянным симптомом патологии является гепатоспленомегалия. Более быстро увеличивается в размерах именно селезенка. Уже на первом месяце ее размеры могут быть настолько большими, что орган будет занимать всю левую часть живота. По мере прогрессирования висцерального лейшманиоза оба органа становятся плотными, но при ощупывании болезненных ощущений не возникает. Увеличение печени чревато опасными последствиями, вплоть до асцита и портальной гипертензии.
Клиника кожного лейшманиоза
Длительность инкубационного периода кожного лейшманиоза составляет от 10 дней до 1–1,5 месяца. Более часто первые симптомы патологии проявляются у человека на 15–20 день. Симптоматика может несколько изменять в зависимости от того, какая форма кожного лейшманиоза прогрессирует у пациента. Всего существует пять форм недуга:
- первичная лейшманиома;
- последовательная лейшманиома;
- туберкулоидный лейшманиоз;
- эспундия;
- диффузный лейшманиоз.
Первичная лейшманиома развивается в три стадии:
- стадия бугорка. На кожном покрове формируется папула, которая быстро растет. Иногда ее размер может достигать 1,5 см;
- стадия язвы. Через несколько дней после появления специфического бугорка, с него отпадает верхняя корочка, обнажая при этом дно с мокнутием. Сначала выделяется серозный экссудат, но потом он становится гнойным. По краям язвы отмечается гиперемированное кольцо;
- стадия рубцевания. Дно язвы самоочищается через несколько дней после ее появления, покрывается грануляциями и рубцуется.
Кожный лейшманиоз
При прогрессировании последовательной лейшманиомы, вокруг первичного очага формируются несколько других вторичных узелков. Туберкулоидный лейшманиоз проявляется на месте образованной первичной лейшманиомы или же на месте рубца от нее. При прогрессировании данной формы кожного лейшманиоза формируется патологический бугорок, имеющий светло-желтый цвет. Его размеры небольшие.
Особой формой кожного лейшманиоза является эспундия. Симптомы патологии проявляются постепенно. На фоне уже имеющихся поражений кожного покрова проявляются обширные язвы. Чаще это наблюдается на конечностях. Постепенно возбудитель проникает в слизистую глотки, щек, гортани и носа, где провоцирует гнойно-некротические изменения.
Диагностика
Диагностикой лейшманиоза занимается врач инфекционист. Клинический диагноз ставится на основании характерной клинической картины, а также эпидемиологических данных. Чтобы подтвердить наличие кожного лейшманиоза или висцерального, прибегают к таким методам диагностики:
- бак. исследование соскоба, ранее взятого с бугорка или открывшейся язвы;
- микроскопическое исследование толстой капли крови;
- биопсия печени и селезенки;
- РСК;
- ИФА.
Лечение болезни
Лечение висцерального и кожного лейшманиоза проводится в стационарных условиях. План лечения разрабатывается с учетом тяжести протекания патологии, ее вида, а также от особенностей организма пациента. Врачи прибегают к консервативным и оперативным методикам лечения.
При висцеральной форме в план лечения включают такие препараты:
- Пентостам;
- Глюкантим;
- Солюсурьмин.
Курс лечения указанными препаратами составляет от 20 до 30 дней. Если наблюдается резистентность, то дозировку препаратов увеличивают и продлевают курс до 60 дней. Также план лечения дополняется амфотерицином В.
Если консервативное лечение оказалось неэффективным и состояние больного не стабилизировалось, то проводят хирургическое вмешательство – удаляют селезенку. При кожных формах недуга прибегают также и к физиотерапевтическому лечению – прогревают кожу и проводят УФО.
Профилактика
Чтобы не проводить лечение патологии, следует как можно раньше заняться его профилактикой. Чтобы защитить себя от укусов москитов, необходимо использовать индивидуальные средства защиты от насекомых. Также с целью профилактики в зонах с высоким риском заражения, необходимо провести дезинфекцию жилых помещений, установить на окна антимоскитные сетки.
Что делать?
Если Вы считаете, что у вас Лейшманиоз и характерные для этого заболевания симптомы, то вам может помочь врач инфекционист.
Понравилась статья? Поделись с друзьями в соц.сетях:Присоединяйтесь к нам ВКонтакте, будьте здоровы!