Наджелудочковая тахикардия — симптомы и лечение, фото и видео
/ 08 Сен 2018 в 22:42
Наджелудочковая тахикардия — основные симптомы:
- Покраснение кожи
- Головокружение
- Тошнота
- Частое мочеиспускание
- Затрудненное дыхание
- Озноб
- Обморок
- Повышенное потоотделение
- Учащенный пульс
- Бледность кожи
- Чувство страха
- Давление в груди
- Дрожь в теле
- Дискомфорт в области грудной клетки
Что такое наджелудочковая тахикардия
В норме источник сердечного ритма – синусовый узел. Когда источником синусового ритма сердца служит какой-либо участок сердечной мышцы, находящийся выше желудочков, возникает один из видов аритмий – наджелудочковая тахикардия (суправентрикулярная, НЖТ).
В прогностическом плане это самый благоприятный вид тахиаритмий, при которой ЧСС (частота сердечных сокращений) достигает 150 и более ударов в минуту.
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогнозы
- Профилактика
Состояние расценивается в качестве пароксизма наджелудочковой тахикардии, поскольку сам приступ (пароксизм) длится относительно недолго и во многих случаях проходит самостоятельно.
Заболеваемость составляет до 0,3 % от всего населения планеты. 80 % случаев приходится на возраст 60 лет и старше. 20 % больных страдают предсердными формами, 80 % – предсердно-желудочковыми формами.
Причины наджелудочковой тахикардии
Наиболее частые причины пароксизмальной наджелудочковой тахикардии – органические поражения сердца:
- пороки врожденные и приобретенные;
- ИБС (ишемическая болезнь сердца);
- инфаркт;
- пролапс митрального клапана;
- синдром Паркинсона;
- воспаление миокарда (миокардит);
- анемия (сложные формы или хроническое течение);
- дистония (вегетососудистая, нейроциркуляторная);
- тиреотоксикоз;
- феохромоцитома (гормоноактивное онкозаболевание надпочечников);
- легочная недостаточность в стадии декомпенсации.
В 4 % случаях причину патологии выяснить не удается, тогда говорят об идиопатической или эссенциальной тахикардии. Возможно, это обусловлено патологическими изменениями в миокарде, которые не удалось диагностировать либо эти изменения не изучены.
На возникновение наджелудочковой тахикардии могут влиять такие факторы:
- подростковый возраст, лица 45 лет и старше;
- женский пол – мужчины болеют в 2 раза реже, чем женщины;
- интоксикация сердечными гликозидами (антиаритмические препараты);
- высокий уровень холестерина;
- физические и психоэмоциональные перегрузки№
- климактерий;
- эндокринные нарушения, ожирение;
- табакокурение;
- злоупотребление энергетиками, спиртными и крепкими кофейными напитками.
Основу патогенеза составляют изменения структур миокарда и нарушение активации спусковых механизмов. К пусковым факторам относится ИБС, нарушение электролитного баланса, побочные эффекты от лекарственных средств.
Существует два варианта механизма развития приступа:
- Крайне редкий вариант – во всей проводящей системе повышается автоматизм отдельных кардиомиоцитов.
- Механизм re-entry – волна распространяется по кругу с повторяющимся входом.
Здоровый ритм контролирует водитель (синусовый узел), находящийся в правом предсердии. Генерируемые водителем ритма электрические импульсы расходятся по сердечной мышце с частотой 60–80 ударов/минуту. При органических поражениях сердечно-сосудистой системы на пути проведения импульсов встречаются препятствия, в результате чего нарушается электропроводимость. На участке миокарда с плохой проводимостью возникает очаг возбуждения, вызывающий учащение ритма от 120 ударов/минуту.
Возникновению аномального импульса способствует пучок Бахмана (пучок проводящих волокон, находящийся между предсердиями), элементы атриовентрикулярного узла. В последнем случае в АВ-узле развивается продольная диссоциация, при которой часть проводящих волокон функционирует нормально, другая часть – проводит импульсы в обратном направлении.
Так возникает некоординированное функционирование проводящих волокон.
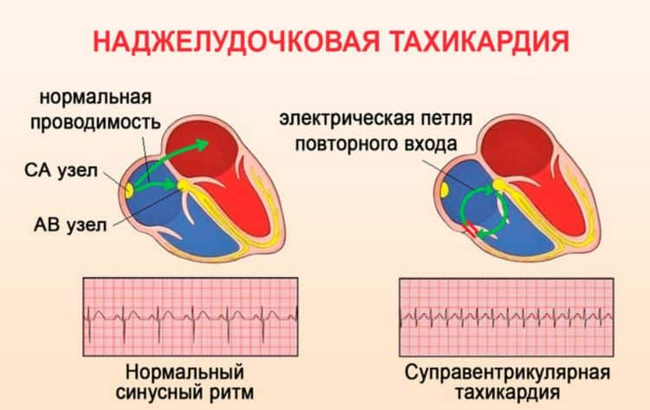 Наджелудочковая тахикардия
Наджелудочковая тахикардия
Классификация
Наджелудочковая тахикардия делится на:
- Предсердную – бывает очаговой (фокусной) и множественной (многофокусной). Источник ритма возникает в предсердии.
- Предсердно-желудочковую или атриовентрикулярную – бывает реципрокной (возвращающаяся), узелковой реципрокной, очаговой (эктопической). Импульсы генерируются в АВ-узле и распространяются по всему сердцу.
В зависимости от ширины комплекса QRS на ЭКГ, НЖТ бывает двух типов:
- Широкий комплекс QRS – комплекс регистрируется при возбуждении желудочков. Самое большое отклонение на электрокардиограмме. Ширина показателя указывает на длительность возбуждения внутри желудочка, норма – до 0,1 секунды. Широкий комплекс – более 0,1 секунды. Развивается широкий комплекс в обход АВ-узла, возникает аномальный очаг предсердно-желудочкового проведения. Это состояние сложно отличить на ЭКГ от желудочковой тахиаритмии, поэтому приступ купируется так же, как при желудочковой тахиаритмии.
- Узкий комплекс QRS – длится менее 0,1 секунды, развивается при нормальном прохождении импульса через АВ-узел из предсердий к желудочкам.
Постоянная форма НЖТ бывает крайне редко, поэтому наджелудочковая тахикардия считается пароксизмом.
Симптомы наджелудочковой тахикардии
Проявления и признаки наджелудочковой тахикардии зависят в основном от частоты сокращений, немаловажны возраст, сопутствующие патологии, общее состояние здоровье. Молодые активные люди без особых отклонений переносят приступ значительно легче, некоторые вообще не обращают внимания на учащение пульса. Но это неправильно, если учащение не связано с физическими тренировками или стрессом.
Если пульс чуть более 100 ударов/минуту, многие больные могут ничего не чувствовать. Но если не купировать приступ, ЧСС может достичь 150 и даже 200 ударов/минуту. При этом состоянии человек жалуется на головокружение, усиливающееся при вставании с постели, сдавливание и дискомфорт в груди, затрудненное дыхание, тошноту, дрожь, страх. У некоторых пациентов учащается мочеиспускание, повышается потливость, начинается озноб. Кожные покровы могут покраснеть или побледнеть.
Если пароксизм застал человека в дороге, нужно сразу присесть, иначе могут быть обморок и падение (15 % случаев). Начинается приступ внезапно, резко, пульс ускоряется стремительно. В этот момент возможно ощущение толчка в грудине, чувство «остановки» сердца, после чего его удары кажутся мощнее. С учащением пульса быстро нарастают симптомы.
Наджелудочковая тахикардия может проявляться одиночным или повторяющимся, кратковременным (до минуты) или затянувшимся) на несколько часов) приступом. Короткие повторяющиеся друг за другом эпизоды называют пробежками наджелудочковой тахикардии. Пробежки не влияют на гемодинамику, не нарушают коронарный кровоток и зачастую больные их не замечают. В большинстве случаев пробежки не требуют специальной терапии.
Диагностика
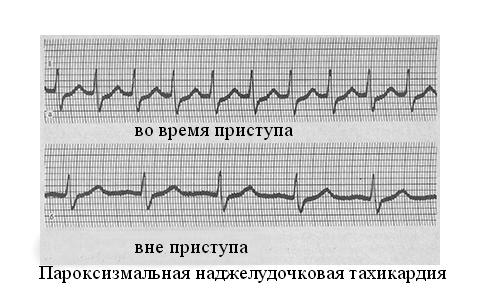
Пароксизмальная наджелудочковая тахикардия.
Человек может заподозрить НЖТ при резко начинающемся учащенном сердцебиении без видимых причин и внезапно заканчивающемся приступе.
При подозрениях нужно обращаться к кардиологу, который опросит пациента, соберет анамнез, прослушает сердцебиение, посчитает ЧСС. Предварительный диагноз врач может поставить по косвенным признакам:
- частый пульс;
- сниженное давление;
- характерный внешний вид (бледность, потоотделение и так далее).
Для постановки точного диагноза только осмотра недостаточно.
Основу диагностики составляет электрокардиограмма, на которой при НЖТ отмечается повышенная ЧСС, отсутствие рубцов Р из-за комплексов QRS. Иногда рубцы просматриваются, но деформированные или двухфазные.
Для уточнения и дифференциации диагноза назначается:
- Суточное (холтеровское) мониторирование – больной сутки или больше носит небольшой прибор, от которого идут электроды, прикрепленные к грудной клетке пациента. От электродов прибор принимает сердечные импульсы.
- Чреспищеводная электростимуляция (ЧПЭС) – неинвазивная стимуляция сердца, осуществляемая с целью выявления скрытых форм коронарной недостаточности у пациентов с ишемией, изучения механизмов нарушения электропроводимости сердца, купирования приступа НЖТ. После стандартной ЭКГ в носовой ход пациента вводится гибкий зонд с электродом толщиной до двух мм, устанавливается на самом близкорасположенном участке к сердцу. Затем выполняются различные программы ЧПЭС. Процедуру продолжительностью 2–15 минут можно прекратить в любой момент. ЧПЭС – лечебно-диагностический метод.
- Электрофизиологическое исследование (ЭФИ) – позволяет выявить конкретные причины НЖТ, связанные с патологией сердца. Через паховую артерию вводится катетер с электродом, который может одновременно стимулировать разную скорость сердцебиения и снимать внутрисердечную ЭКГ.
Наджелудочковая тахикардия дифференцируется с тремя патологиями, схожими по ЭКГ-признакам и некоторым клиническим проявлениям:
- СССУ (слабость синусового узла).
- WPW-синдром (синдром перевозбуждения желудочков).
- ЖТ (желудочковая тахикардия).
Если предполагается, что причина НЖТ – гиперфункция щитовидной железы, исследуются гормоны железы.
Лечение наджелудочковой тахикардии
Без оказания медицинской помощи невозможно предсказать, чем закончится пароксизм, если у пациента имеются органические поражения сердца. Без кардиопатологий можно устранить приступ самостоятельно.
Неотложная помощь заключается в применении специальных препаратов:
- Антагонисты кальциевых каналов – нормализуют ЧСС, уменьшают проводимость водителей ритма. Основной препарат – Верапамил.
- Антиаритмические препараты – блокируют биологические реакции, усиливающие ЧСС (Новокаинамид, Хинидин).
- Бета-блокаторы – замедляют пульс и силу ЧСС, уменьшают проводимость миокарда (Анаприлин, Эгилок).
- Сердечные гликозиды – уменьшают проводимость водителей ритма, замедляют пульс.
Иногда приступ удается купировать без лекарственных средств. С этой целью проводят различные пробы:
- Вальсальвы – задержка дыхания и натуживание делаются одновременно.
- Аншера (глазо-сердечный рефлекс) – несильное надавливание на глазные яблоки после трех вдохов на задержке дыхания в течение трех, редко – шести секунд. Измеряют пульс за минуту до пробы и через минуту после. Это и диагностическая процедура.
- Больного просят глубоко подышать, опустить лицо в холодную воду или присесть на корточки.
- Массаж в области сонной артерии (каротидного узла).
Не применяются при глаукоме, перенесенном тяжелом инфаркте или инсульте, декомпенсированной сердечной недостаточности.
Больного госпитализируют, если от неотложной помощи не было должного эффекта, если приступ длительный, течение рецидивирующее или развилось осложнение.
Лечение наджелудочковой тахикардии направлено на устранение факторов риска, терапию основного заболевания, восстановление гемодинамики и сердечного ритма, недопущение или устранение осложнений.
Основу лечения составляют медикаменты тех же групп, что применялись для купирования пароксизма. Могут подбираться другие препараты и корректироваться дозировка. Назначается диетическое питание с исключением жареной и жирной пищи, соленых маринадов, кофе, крепкого черного чая. Полностью исключается алкоголь.
В качестве поддерживающей терапии, для профилактики рецидивов назначают гиполипидемические средства для коррекции липидного обмена. Ингибиторы ангиотензинпревращающего фермента, антагонисты ангиотензиновых рецепторов используются для лечения гипертонии и сердечной недостаточности, статины – для профилактики атеросклероза.
Медикаментозная терапия осуществляется под ЭКГ-контролем, что позволяет вовремя заменить препарат или откорректировать дозу.
При неэффективности терапевтических методов используют хирургический подход. В 98 % случаях тяжелые продолжительные пароксизмы НЖТ купируются с помощью чреспищеводной электростимуляции. С этой же целью (разрушение «неправильных» проводящих путей) применяется лазеротерапия.
В 95 % случаях неосложненную НЖТ удается полностью излечить с помощью радиочастотной абляции. Операция малоинвазивная, делается под общей анестезией. Заключается в проведении катетера с электродом через бедренную артерию к сердцу. С помощью электрода, подключенного к электрокардиографу, выявляется патологический очаг. Участок, проводящий тахиаритмию, прижигают (40–60 градусов), в результате чего патологический электроимпульс блокируется, а нормальная проводимость восстанавливается. На месте вмешательства формируется рубец. После процедуры электрод извлекается, рана сшивается. Манипуляция продолжается 1,5–6 часов. Пациент находится под наблюдением минимум четверо суток.
При показаниях устанавливают кардиостимулятор (кардиовертер-дефибриллятор – ИКЛ или искусственный водитель ритма – ИВЛ). Приборы устанавливают пациентам с тяжелыми формами тахиаритмий, фибрилляцией, постинфарктным кардиосклерозом, устойчивой брадикардией, мерцательной аритмией, неустановленной этиологией аритмии.
Оперативное лечение показано, если пациент не переносит антиаритмические средства, их эффект недостаточен или отсутствует, имеются противопоказания к их применению. Например, прием Верапамила запрещен при WPW-синдроме.
Прогнозы
80 % случаев пароксизмальной наджелудочковой тахикардии обусловлено тяжелым органическим поражением сердца с необратимыми изменениями в сердечной мышце. Такую форму тахиаритмии полностью устранить невозможно. Больные, как правило, проходят поддерживающую терапию пожизненно. У таких пациентов прогноз зависит от основной патологии. Правильно подобранная лечебная схема позволяет избегать выраженных пароксизмов и снизить их количество, что улучшает прогнозы и качество жизни.
При продолжительном течении, затянувшемся приступе, неадекватной медицинской помощи развиваются жизнеугрожающие осложнения:
- сердечно-сосудистая недостаточность;
- инфаркт;
- кардиогенный шок;
- нарушение гемодинамики.
В 2–5 % случаях происходит остановка сердца, которая при отсутствии экстренных мероприятий приводит к летальному исходу.
Прогноз зависит от частоты сердечного ритма. Прогноз в целом благоприятный, если ЧСС повышается ненамного, а клинические проявления слабые. В этих случаях осложнения обычно не развиваются, а пациент живет привычной жизнью.
Профилактика
Не существует специфической профилактики НЖТ. Первичные меры заключаются в недопущении патологий сердечно-сосудистой системы:
- физическая активность;
- избегание стрессовых ситуаций;
- рациональное питание;
- отказ от курения и употребления спиртных напитков.
Вторичная профилактика включает грамотную терапию основного заболевания, провоцирующего пароксизмы, оказание экстренной помощи, имплантацию кардиостимулятора. Пациентам следует избегать чрезмерных эмоциональных и физических нагрузок, соблюдать режим работы и отдыха, полноценно спать, прогуливаться на свежем воздухе.
Наджелудочковая тахикардия видео
Что делать?
Если Вы считаете, что у вас Наджелудочковая тахикардия и характерные для этого заболевания симптомы, то вам может помочь врач кардиолог.
Желаем всем крепкого здоровья!
Заболевания со схожими симптомами
Феохромоцитома (совпадающих симптомов: 7 из 14) 
Феохромоцитома – опухоль доброкачественного или злокачественного характера, которая состоит из экстраадреналовой хромаффинной ткани, а также мозгового вещества надпочечников. Более часто образование поражает только один надпочечник и имеет доброкачественное течение. Стоит отметить, что точные причины прогрессирования недуга учеными еще не установлены.
В целом феохромоцитома надпочечника встречается достаточно редко. Обычно опухоль начинает прогрессировать у людей в возрасте от 25 до 50 лет. Но не исключено формирование феохромоцитомы и у детей, в особенности у мальчиков.
Понравилась статья? Поделись с друзьями в соц.сетях: