- Покраснение кожи
- Слабость
- Повышенная температура
- Мышечная слабость
- Боль в суставах
- Почечная недостаточность
- Воспаление сустава
- Мочекаменная болезнь
- Боль в ночное время
- Деформация сустава
- Внезапный приступ боли
- Переломы при незначительном воздействии
- Тугоподвижность
- Подагрические узлы в суставах
- Повышенная чувствительность сустава
Подагра является хроническим и достаточно распространенным заболеванием, при котором происходит нарушение мочекислого обмена, что проявляется в виде повышенного содержания мочевой кислоты в крови при отложении кристаллов натрия этой кислоты в тканях. Подагра, симптомы которой на этом фоне проявляются в виде острого рецидивирующего артрита, в особенности поражает почки и суставы, при этом чаще всего поражается стопа (большой ее палец).
- Описание заболевания
- Особенности течения
- Симптомы
- Диагностика
- Лечение
Общее описание
Подагра является не только очень распространенным заболеванием, но и одним из наиболее старых заболеваний, описанных некогда в медицине. Так, например, еще Гиппократ определил ее в качестве острых болей в стопе («под» — «нога» в переводе с греческого, «агра» же в переводе определяет «капкан»). Что примечательно, столь распространенное сегодня заболевание ранее рассматривалось не иначе как «болезнь королей» при одновременном приобщении ее к весьма значимой роли – к «королю болезней». Более того, и на этом приобщение ее к той или иной особенности заболевших людей не завершилось, ведь подагра рассматривалась еще и как болезнь аристократов, попало заболевание и под определение одного из признаков гениальности.
Неспроста, и, видимо, в качестве подкрепляющих указанную специфику фактов существуют данные о том, что страдали от подагры Александр Македонский и Леонардо да Винчи, представители семейства Медичи, Дарвин, Ньютон… Список этот можно было бы продолжить, что, однако, в любом случае сведет информацию к одному, уж точно актуальному сегодня факту: несмотря на некоторую избранность этого заболевания, сегодня оно «доступно каждому». Именно потому мы подробно рассмотрим симптомы подагры и те особенности, которые в целом актуальны для заболевания.
На основании эпидемиологических данных по США и Европе, подагра была диагностирована в рамках последних нескольких лет примерно у 2% населения (по взрослым). Частота возникновения подагры у мужчин в возрасте 55-65 лет на данный момент составляет порядка от 4,3 до 6%. Также отмечается и постепенный рост заболеваемости. К примеру, по Финляндии данные по зарегистрированным случаям подагры возросли в 10 раз по сравнению с относительно небольшими временными промежутками, по которым проводилось данное вычисление. ФРГ также преуспевает в заболеваемости подагрой – здесь она в течение некоторого относительно небольшого промежутка времени возросла в 20 раз.
Между тем, важно отметить и то, что сведения относительно распространенности рассматриваемого нами заболевания не являются полными, и причина этого, в общем-то, предсказуема – несвоевременная (поздняя) диагностика. Подагра как диагноз устанавливается примерно спустя 4,8 года с момента возникновения у больного первого ее приступа. Также имеются данные о том, что в рамках первого года существования заболевания, диагностировано оно было только у 7% пациентов с ним.
Если рассматривать особенности распространенности подагры, то можно выделить, что она наиболее актуальна для развитых стран, что тесным образом связано с употреблением в пищу насыщенных пуринами продуктов (это рыба, мясо и пр.), а также различных разновидностей алкоголя. Такие данные подтверждаются противоположными данными, например, пришедшимся на период проведения Второй мировой войны, во время которой в значительной мере было сокращено потребление, например, того же мяса.
Преимущественным образом подагра – заболевание, встречающееся у мужчин (хотя и для женщин, конечно, это заболевание также актуально). Возникновение первого приступа подагры может быть отмечено в любом возрасте, хотя по большинству случаев можно судить, что наиболее «распространенный» возраст для возникновения подагры – после сорока лет. Между тем, в течение последних лет замечено определенное учащение заболевания в возрастной группе пациентов от 20 до 30 лет. Подагра у женщин, как правило, берет свое начало в климактерический период.
Остановимся на том, какими особенностями обладает в нормальном состоянии обмен мочевой кислоты. В нашем организме мочевая кислота выступает в качестве конечного продукта, образованного в результате расщепления пуринов. В норме мочевая кислота в организме содержится в пределах 1000 мг, при этом скорость обновления таких запасов за сутки происходит порядка около 650 мг. Иными словами, каждый день мы теряем мочевую кислоту в объеме 650 мг при одновременном ее восполнении в этом же количестве. Учитывая тот факт, что выделение мочевой кислоты из организма происходит за счет почек, необходимо также знать и клиренс этой кислоты. В данном случае клиренс определяет тот объем крови, очищение которого может быть произведено почками от избыточного количества мочевой кислоты в пределах срока времени в 1 минуту. Нормальные показатели клиренса определяют цифру в 9 мл.
В качестве источников образования в организме мочевой кислоты выступают пуриновые соединения, поступающие с потребляемой нами пищей, помимо этого мочевая кислота также образуется и за счет обменных процессов между нуклеотидами в организме.
В нормальном состоянии процессы, при которых происходит синтез мочевой кислоты (равно как и ее выделение), находятся в сбалансированном состоянии, однако любое нарушение этих процессов может привести к увеличению содержания в сыворотке крови мочевой кислоты, что определяет такое состояние как гиперурикемия. На основании этого можно указать, что причины гиперурикемии сводятся к следующим актуальным факторам: повышенный уровень образования мочевой кислоты, пониженный уровень ее выведения посредством мочеиспускания, а также сочетание данных двух факторов.
К повышенному образованию мочевой кислоты приводит чрезмерное потребление продуктов с пурином, а также увеличение эндогенного генеза пуринов, усиление процессов катаболизма нуклеотидов и сочетание перечисленных механизмов.
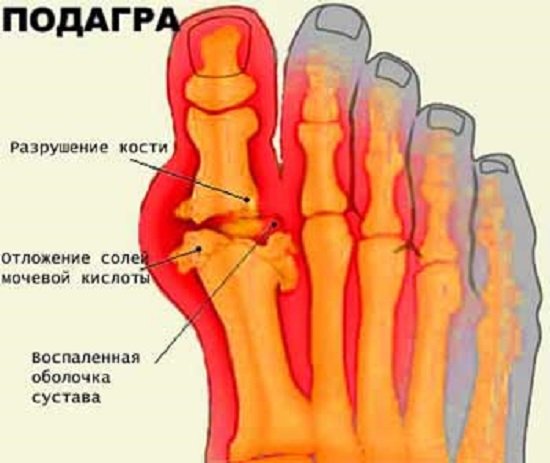 Особенности проявления подагры в рамках области нижней конечности
Особенности проявления подагры в рамках области нижней конечности
Особенности течения заболевания
Развитие острого приступа подагры происходит, как правило, на фоне многолетнего стойкого течения гиперурикемии. Возникновение приступа связывается с определенными провоцирующими его факторами, из-за которых, прежде всего, нарушается экскреция (то есть вывод) почками мочевой кислоты. К подобной картине течения заболевания зачастую приводит продолжительное голодание, а также неумеренность потребления алкоголя.
Рассматривая в частности потребление алкоголя в неумеренных объемах можно выделить, что процессы, актуальные в таком случае для организма, сводятся к повышению в нем концентрации мочевой кислоты, образуемой в рамках нормального метаболизма алкоголя. Что касается продолжительного голодания, то оно провоцирует повышение в организме концентрации кетоновых кислот. Указанные вещества препятствуют нормальной секреции канальцами мочевой кислоты, что, в свою очередь, приводит к внезапному увеличению ее концентрации в крови.
Спровоцировать острый приступ подагры также может прием препаратов или травма, на фоне воздействия которых изменениям подлежит нормальный процесс выведения почками мочевой кислоты. Помимо этого, привести к приступу может и тяжелая физическая нагрузка, что происходит по причине повышенного образования в этот период молочной кислоты. Насыщенная пуринами пища (как и пища, насыщенная жирами), как считают некоторые авторы, определяет для развития приступа меньшее значение, что, однако, не распространяется на лиц, склонных к гиперурикемии – у них такая пища также может стать причиной развития острого приступа подагры.
Выделим основные причины, провоцирующие развитие подагры:
- Употребление определенных медпрепаратов: циклоспорины, аспирин (даже в небольших дозах, в пределах 1 гр. в течение суток), мочегонные.
- Определенного типа состояния и заболевания, выступающие в качестве предрасполагающих факторов к развитию подагры (ожирение, сахарный диабет, заболевания крови, ИБС (ишемическая болезнь сердца), отравления, спровоцированные свинцом, псориаз, метаболический синдром, почечная недостаточность (в хронической форме течения), трансплантация органов и пр.). К обострению подагры также могут привести определенные воздействия, например, введение контрастного вещества (что актуально при проведении рентгенологических исследований), оперативные вмешательства различного типа, травмы.
- Опять же, повышен риск возникновения подагры у тех лиц, которые в больших количествах потребляют продукты, насыщенные пурина (морепродукты, газированные напитки, алкоголь, мясо (жирные сорта) и пр.).
Подагра: симптомы
Приступ острого артрита выступает в качестве основного и первого признака подагры. Развивается он внезапным образом, на фоне относительно здорового состояния, которому, между тем, могут предшествовать определенные продромальные явления. Отмечаться они могут за 1-2 дня до самого приступа, проявляясь в форме определенных неприятных ощущений, возникающих в суставе, в нервозности и общем недомогании, в лихорадке, бессоннице, диспепсии (болезненность пищеварения, нарушение нормального функционирования желудка в виде боли в рамках эпигастральной области, дискомфорта, ощущения раннего насыщения, тяжесть и пр.) и ознобе. Острый приступ подагры возникает в основном по причине нарушения режима питания, что может подразумевать под собой переедание и в особенности, если оно связано с употреблением пищи, в которой, как мы уже выделяли, повышено содержание пуринов (соответственно, это жареное мясо, мясные супы и прочие блюда). Помимо переедания подобных продуктов также провоцирует приступ злоупотребление алкогольными напитками.
В частых случаях в качестве провоцирующих факторов могут выступать не только уже отмеченные нами травмы ранее, но и микротравмы, которые могут заключаться в ношении узкой обуви, длительной ходьбы. Дополнительно можно отметить нервные и физические перегрузки, перенесение пациентами инфекционных заболеваний и пр.
Остановимся непосредственно на клинической картине острого приступа подагры. В классическом варианте проявления можно выделить общую ее характерность. Заключается она в частности в том, что том, что у пациентов внезапно возникают довольно резкие болевые ощущения, сосредотачиваемые преимущественно в области плюснефалангового сустава, ощущения эти возникают в ночное время. Появляется выраженная припухлость, кожа становится ярко-красной, после в этой области отмечается ее шелушение. Указанные симптомы приступа подагры нарастают достаточно быстро, максимальная их выраженность отмечается спустя несколько часов после возникновения, сопровождается состояние ознобом и лихорадкой, при которой температура в некоторых случаях может достигать 40 градусов. В крови на этот период может быть диагностирован лейкоцитоз при одновременном повышении СОЭ.
Появляются также и выраженные болевые ощущения, причем усиление их может происходить даже при соприкосновении пораженного участка с одеялом. Особенности состояния пациента обуславливают абсолютную неподвижность для больной конечности. Спустя порядка 6-7 дней сопутствующие воспалению признаки начинают стихать, спустя еще 5-10 дней больные могут достичь состояния полного их исчезновения. И температура, и показатели СОЭ возвращаются к нормальным показателям, восстановлению подлежит и функция пораженного воспалением сустава. Все это обеспечивает здоровое состояние пациента, однако в дальнейшем будет происходить повторение приступов длительностью в рамках различного временного интервала, чему будет сопутствовать захват все большего количества суставов конечностей (и ног, и рук).
Указанная картина приступа подагры, в общем-то, является традиционной, хотя клинические наблюдения относительно особенностей первого приступа подагры в нынешнее время можно несколько подкорректировать. Так, артрит может сосредотачиваться в атипичной для данного случая области, то есть, например, при поражении коленных суставов, суставов локтевых или мелких суставов кистей. Отличаться артрит может и по характеру его течения, проявляясь в форме подострого или острого полиартрита.
Имеются некоторые данные относительно изучения подагры. В частности они заключаются в том, что на основании наблюдений за больными в рамках рассмотрения классической картины проявления приступа подагры, выявлено, что дебютирует это заболевание с вовлечением в него большого пальца стопы только в 60% случаев. Что касается оставшихся 40% случаев, то здесь речь идет об атипичной локализации, при которой большой палец не поражается, или течение приступа протекает аналогично типу течения полиартрита. Подобные наблюдения позволили выделить некоторую классификацию тех форм, в которых проявляется первый приступ подагры:
- форма ревматоидоподобная – течение приступа характеризуется собственной длительностью, процесс локализуется в рамках суставов кистей, средних суставов или суставах крупных (в 1-2-м);
- форма псевдофлегмонозная – проявляется как моноартрит, поражающий средний или крупный сустав, что сопровождается появлением выраженных общих или местных реакций (гиперемия (покраснение) кожи и отечность, распространяющиеся за пределы сустава, подвергшегося поражению, выраженная лихорадка, гиперлейкоцитоз и увеличение в показателях СОЭ в крови);
- полиартрит, имеющий сходство с аллергической или ревматической его формой, с характерно быстрой обратной формой развития;
- форма подострая, характеризующаяся типичным сосредоточением в рамках области большого пальца стопы, но с некоторыми незначительными подострыми проявлениями;
- форма астеническая, характеризующаяся средней степенью болевых ощущений в суставах, без припухлости, в некоторых случаях кожа становится несколько гиперемированной (покрасневшей);
- форма периартритическая, при которой процесс локализуется в бурсах и в сухожилиях, расположенных в области интактных (не вовлеченных в процесс, неповрежденных) суставов.
Относительно интенсивности и длительности приступа можно выделить период в пределах от 3 суток до 1,5 месяцев. Подострое течение, как и течение затяжное, диагностируется на практике примерно в 17% случаев. Из-за такой вариабельности, свойственной клинике заболевания на момент его дебютирования, ранняя его диагностика в значительной степени усложняется.
Что касается длительного течения, то здесь клиника заболевания основывается на проявлении трех синдромов, что подразумевает поражение суставов, формирование тофусов, а также поражение внутренних органов. Суставной синдром в рамках всего периода течения заболевания проявляется в наиболее выраженной форме.
В период срока первых нескольких лет течения заболевания (что определяет его примерно в 5 лет с момента его возникновения) сустав поражается аналогично тому варианту его развития, который отмечается при острой форме интермиттирующего артрита, при этом происходит полное обратное развитие суставных проявлений с одновременным восстановлением присущей суставам функции в периоды между возникновением приступов.
Каждому новому приступу сопутствует вовлечение в него все большего количества суставов, что, соответственно, определяет актуальность постепенной генерализации процесса при практически обязательном для его течения поражении суставов стоп (точнее – их больших пальцев). В подавляющем большинстве случаев подагрический интермиттирующий артрит диагностируется в суставах нижних конечностей (как правило, при поражении не более четырех суставов). Между тем, тяжелое течение заболевания и его длительность определяет возможность поражения суставов и для остальных конечностей, более того, возможным становится и поражение позвоночника (что, правда, происходит крайне редко). Практически во всех случаях течения заболевания тазобедренные суставы в процесс не вовлекаются. В рамках течения острого приступа к процессу может быть привлечено в одновременном порядке множество суставов, хотя чаще отмечается поочередное их поражение. Помимо этого у пациентов отмечается поражение сухожилий, что чаще проявляется в виде уплотнения и болезненности пяточного сухожилия, поражению подвергаются и слизистые сумки.
На основании рассмотрения длительного течения заболевания можно заметить, что и количество подвергшихся поражению суставов, и область локализации процесса – все это подвержено изменениям.
Повторение приступов подагрического артрита может произойти спустя некоторое время, оно, в свою очередь, может составлять как несколько месяцев, так и лет. В периоды между приступами у пациентов хорошее самочувствие, жалобы отсутствуют. Между тем, с течением времени такие периоды между приступами становятся все более и более короткими. Параллельно с этим развиваются стойкого типа деформации, суставы обретают тугоподвижность, что происходит на фоне их разрушения посредством уратов, которыми производится импрегнирование (покрытие) суставных тканей, а также в результате развития вторичного типа остеоартроза.
Из-за инфильтрации уратами суставных тканей постоянной становится воспалительная реакция со стороны тканей, которые окружают сустав, что приводит к развитию тофусного артрита в хронической форме течения или к развитию уратной артропатии.
В рамках этого периода, наступающего спустя порядка 6 лет с момента появления первого приступа, у больных появляются постоянные боли с выраженной ограниченностью в движениях суставов. Актуальна также и стойкая припухлость при уже отмеченной ранее деформации суставов, в некоторых случаях все это сопровождается значительным внутрисуставным выпотом. Выпот подразумевает под собой аномальное накопление в пределах рассматриваемой области жидкости, пропотевание которой происходит при воспалении из кровеносных сосудов мелких размеров. В целом выпот образуется в случае с любым воспалением при пропитывании им близлежащих тканей либо при скоплении в полостях, присутствующих в теле. За счет сдавливания окружающих тканей и органов выпотом нарушаются функции, им присущие.
Что касается деформации суставов, то она развивается по причине деструктивных процессов в хряще и в суставных поверхностях, в том числе и по причине инфильтрации околосуставных тканей (то есть проникновения в них) уратами, в результате чего формируются тофусы больших размеров. Тофусы представляют собой откладываемые непосредственно в околосуставных тканях кристаллы мочевой кислоты в виде плотных и безболезненных узелков желтого оттенка. При подобном течении не исключено образование изъязвлений на покрывающей тофус коже, из-за чего уже образуется свищ. Уже из этого свища впоследствии происходит выделение массы, по консистенции напоминающей кашицу, причем в состав этой кашицы входят и кристаллы урата.
В первую очередь начинают развиваться деструктивные процессы в рамках плюснефалангового сустава, после чего уже отмечается переход их к суставам кистей, к коленным и локтевым суставам. При хроническом подагрическом артрите, приступы подагры, как правило, проявляются часто, с большей длительностью, но с меньшей остротой, чем приступы, возникающие в начальном периоде заболевания.
В наиболее тяжелом варианте клиническая картина проявляется в случае установления для пациента подагрического статуса, при котором в период порядка нескольких месяцев появляются выраженные и практически непрерывные приступы артрита, затрагивающие один сустав (в некоторых случаях и несколько), сопровождающиеся умеренным воспалением.
Порядка в 80% случаев в качестве сопутствующей патологии выделяют такое заболевание как деформирующий спондилез (хроническое заболевание, при котором поражению подвергается позвоночник, в частности его позвонки, которые деформируются из-за разрастающейся на их поверхности костной ткани).
Хроническая подагра позволяет на протяжении длительного периода времени сохранять трудоспособность. При актуальной же уратной артропатии при выраженной деструкции сустава в комплексе с проявлением у пациентов вторичного артроза трудоспособность утрачивается либо в частичном, либо и вовсе в полном объеме.
В качестве следующего, достаточно характерного проявления, свойственного подагре, выступают уже отмеченные ранее тофусы – плотные и четко обозначенные узелки, формирующиеся над поверхностью кожи. Появляются тофусы, как правило, в период 6 лет с момента возникновения у больных первого приступа заболевания, однако не исключается и более ранний срок для их образования – на практике отмечаются случаи их формирования в срок 2-3 лет после первого приступа. Не исключается и вариант их отсутствия. Что касается размеров этих образований, то в одних случаях их можно сравнить с булавочной головкой, в других – с яблоком небольших размеров. Отдельно образованные тофусы могут сливаться друг с другом, что приводит к образованию конгломератов, область сосредоточения их преимущественно сводится к ушным раковинам и к суставам (в основном – к локтевым, а также к коленным), к стопам (традиционно это большой палец, а также пятка или тыльная сторона стопы). Помимо этого, тофусы могут возникать в области кистей (мякоть пальцев, мелкие суставы), в области сухожилий тыльной стороны кости, пяточного сухожилия, синовиальных сумок и пр.
Значительно реже, однако не исключаемым из общего описания вариантом, отмечается появление тофусов в области век, крыльев носа и склер. Для них характерна безболезненность, а при небольших размерах обнаружить их может лишь врач. В случае изъязвления тофуса формируются свищи, что, в свою очередь, может стать причиной присоединения вторичной инфекции.
Исходя из особенностей тофусов (собственно, их наличия или отсутствия, характера, им свойственного) определяется тяжесть и давность заболевания, в том числе и уровень актуальной гиперурикемии. Крупные и множественные тофусы появляются, как известно на основании некоторых данных, у тех больных, длительность подагры у которых составляет 6 и более лет. Аналогичная картина наблюдается и при повышенной гиперурикемии (превышающей 0,09 г/л), что определяет в данном случае и возможность и несколько раннего возникновения тофусов (через 2-3 года). Почти во всех случаях это сопровождается уратной артропатией.
Исходя из вышеописанных особенностей, можно сделать вывод о том, что тофусы выступают в качестве наглядного результата тяжести и длительности актуальных для мочекислого обмена нарушений. Клиническая картина рассматриваемого нами заболевания также определяет для него возможность поражения других систем и органов (что определяет такую его форму как висцеральная подагра).
В качестве самого тяжелого поражения выступает подагрическая нефропатия (иначе определяемая как подагрическая почка), которая определяет дальнейшую судьбу пациента с подагрой. Развитие этой патологии обуславливается формированием в канальцах тофусов и в лоханках уратных камней, за счет чего создается почва для последующего развития интерстициальной формы нефрита при одновременном инфицировании мочевых путей. Помимо этого поражению подвергаются сосуды и почки. На основании информации со стороны рассмотрения воздействия некоторых факторов можно утверждать, что подагрическая нефропатия определяет летальность для пациентов с подагрой в рамках 25-40%. Чаще всего (и в целом раньше всего) сопутствующим подагрической нефропатии заболеванием становится почечнокаменная болезнь. Более того, часто бывает и так, что первые симптомы почечнокаменной болезни отмечаются до появления первого приступа подагры, что объясняется длительным и асимптомным (т.е. латентным или скрытым) течением гиперурикемии. Что касается других разновидностей подагрической нефропатии, таких как пиелит, интерстициальный нефрит или нефросклероз, то их появление отмечается несколько позднее.
Клиническое обследование пациентов в рассматриваемом варианте заболевания в рамках ранней его стадии зачастую не определяет наличия у них патологий, связанных с почками. Уже в дальнейшем порядка для 30% пациентов сталкивается ними в форме лейкоцитурии, микрогематурии, протеинурии. Помимо этого сюда могут быть причислены и признаки, указывающие на почечную недостаточность, проявляющиеся в виде пониженной плотности мочи и в виде изогипостенурии (состояния, сопровождающегося выделением пациентом в различные временные промежутки порций мочи с характерно низкой относительной плотностью в одинаковом объеме), в особенности, если этому сопутствует появление тофусов. В некоторых случаях в качестве сопутствующего состояния отмечается развитие у больных артериальной гипертонии (иными словами, стойкое повышенное давление).
Отметим также, что подагрический интерстициальный нефрит зачастую характеризуется длительностью собственного течения, прогрессирование его происходит в замедленных темпах и практически без симптомов, и обнаружение этой почечной патологии происходит в результате проведения специального исследования, ориентированного на изучение функций почек.
На основании некоторых исследований было выявлено наличие у порядка 42% пациентов таких сопутствующих патологий как ИБС (ишемическая болезнь сердца), гипертоническая болезнь, а также церебральный склероз. Между тем, отсутствует и достоверная информация относительно корреляции между тяжестью течения подагры, степенью выраженности гиперурикемии и собственно сердечно-сосудистыми патологиями. Одновременно с этим выявляется и некоторая зависимость общего состояния, актуального для сердечно-сосудистой системы с ожирением, степенью выраженности холестеринемии и возрастом в данном случае, на основании чего можно утверждать, что сердечно-сосудистые заболевания развиваются на фоне нарушений липидного обмена, а не из-за распространенного предположения, основывающегося на том, что причиной тому служит воздействие на сосудистые стенки уратов. Вместе с тем, относительно недавно появилась информация и о том, что больные подагрой, возможно, рискуют столкнуться с проблемой отложения уратов непосредственно в сердечную мышцу.
Кстати, возвращаясь к одному из перечисленных факторов, а именно к ожирению, отметим, что сочетание его и подагры является практически общепризнанным фактом. Так, порядка 70% больных с диагнозом подагры страдают от ожирения.
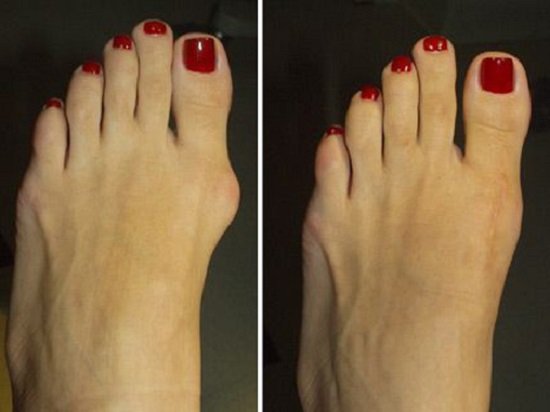 Подагра ног (фото)
Подагра ног (фото)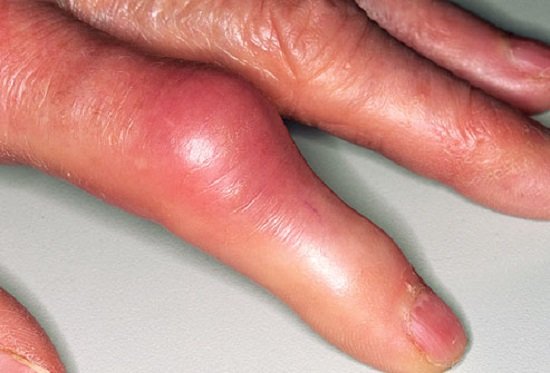 Подагра руки (фото)
Подагра руки (фото)
Диагностирование
В диагностировании подагры применяются следующие методы:
- биохимический анализ крови (отмечается повышенный уровень мочевой кислоты; за счет исследования креатинина в составе крови определяется актуальность почечной недостаточности);
- рентгенография (исследуются актуальные изменения суставов в рамках рассмотрения хронической формы подагрического артрита);
- изучение синовиальной жидкости, взятой из сустава, подвергшегося поражению на предмет отсутствующей бактериальной флоры и наличия кристаллов мочевой кислоты;
- УЗИ (в исследовании изучаются почки на предмет наличия в них камней).
Лечение болезни
Значительная роль в вопросе лечения подагры отводится, прежде всего, соблюдением пациентами диеты. Важно ограничить потребление рыбных и мясных продуктов, щавеля, бобовых, цветной капусты, кофе, шоколада, малины, инжира, чая, шпината, щавеля, бобовых. Нельзя употреблять алкогольные напитки, в особенности это касается пива и вина.
Объем потребляемой ежедневно жидкости следует увеличить до двух литров на случай отсутствия противопоказаний на этот счет. В качестве вариантов можно рассматривать соки и клюквенный морс, минеральные щелочные воды. Также рекомендуется постепенным образом достичь нормализации веса (при ожирении в частности), за счет чего имеется возможность снижения уровня в крови мочевой кислоты.
Что касается медикаментозного лечения, то его цель сводится к уменьшению болей, возникающих при приступе, а также к устранению нарушений, связанных непосредственным образом с пуриновым обменом.
При остром приступе рекомендован покой, в особенности это касается пораженной конечности. Стопе обеспечивается несколько возвышенное положение, на больной сустав можно приложить лед, сменив его, после затихания приступа, согревающим компрессом. В лечении приступа используются противовоспалительные нестероидные препараты (НПВП), конкретный препарат, равно как и его дозировка, кратность употребления и длительность определяются лечащим врачом.
Достичь стойкого снижения показателей мочевой кислоты, за счет чего замедляется прогрессирование подагры, можно с использованием антиподагрических препаратов (уралит, аллопуринол и пр.). Применять их необходимо длительно (т.е. годами). Подбор препарата, опять же, осуществляется исключительно врачом на основании индивидуальных особенностей пациента.
В случае появления тофусов достаточно крупных размеров, с изъязвлением на них кожи и со свищами рекомендуется их хирургическое удаление, потому как рассасывание их становится уже невозможным за счет использования препаратов медикаментозной терапии. В противном случае их наличие в таком варианте может стать причиной серьезного ограничения функций суставов.
При наличии актуальной для подагры симптоматики необходимо обратиться к ревматологу, дополнительно может понадобиться консультация хирурга и нефролога.
Понравилась статья? Поделись с друзьями в соц.сетях:Если Вы считаете, что у вас Подагра и характерные для этого заболевания симптомы, то вам могут помочь врачи: ревматолог, нефролог, хирург.

Комментариев: 2
Говорят что у мужчин подагра бывает очень редко. Я попал в этот процент — она у меня уже три года периодически обостряется. Все что я понял за это время — без диеты ее не победить. Иногда сложно удержаться от сладкого или красного мяса, я это очень люблю. Но приходится. Еще пью сусталайф, он сводит к минимуму обострения. Прошлые года она раз в два месяца стабильно мучила, а в этом году после того как пропил, еще ни разу не было
подагра, наверное обострение подагры это самая страшная фраза всей моей жизни. Страдаю этой болячкой уже года 2, врач прописал диету и гель мицелекс, воспаление ушло да и отложение солей вроде прекратилось, но вот иногда обострение случаются, только с диеты сойду так сразу и вот как жить мне теперь без соленой рыбки , эх