- Покраснение кожи
- Слабость
- Повышенная температура
- Боль в животе
- Потеря аппетита
- Одышка
- Мышечная слабость
- Боль в суставах
- Сухость во рту
- Высыпания на коже
- Сухость кожи
- Кашель
- Шелушение кожи
- Боль при глотании
- Боль в мышцах
- Охриплость голоса
- Упадок сил
- Ломкость ногтей
- Покраснение слизистой рта
- Отек слизистой рта
Заболевание, характеризующееся поражением мускулатуры с проявлениями отклонений двигательных функций и формированием на коже отеков и эритем, называется болезнью Вагнера или дерматомиозитом. Если же кожные синдромы отсутствуют, тогда заболевание именуется полимиозитом.
- Виды
- Причины
- Ювенильный недуг
- Симптоматика
- У детей
- Диагностика
- Лечение
- Профилактика
Встречается преимущественно заболевание у взрослых в возрасте от 40 лет, но не исключено и воспалительное поражение мышечной системы в детском возрасте с 5 до 15 лет. Заболевание в детском возрасте носит название ювенильный дерматомиозит. Зачастую признаки недомогания встречаются у женщин и девочек, что обусловлено физиологическим строением организма. Особенно часто диагностируется заболевание во время полового созревания, в результате чего собственно заболевание провоцируется посредством гормонального развития.
Дерматомиозит относится к редкостным заболеваниям, но с тяжелой симптоматикой и высокой степенью окончания летательным исходом. Таким образом, стоит иметь представление о дерматомиозите, его причинах возникновения, симптомах проявления и способах лечения, о чем расскажет эта статья.
Виды
В зависимости от признаков патологического процесса это заболевание бывает двух видов:
В зависимости от усугубления заболевания выделяют три степени осложнения, которым присущи соответствующие симптомы.
В зависимости от признаков дерматомиозита различают следующие его виды:
- Острый, характеризующийся внезапным проявлением;
- Подострый, которому присуще усугубление острой формы, спровоцированное в результате отсутствия соответствующего лечения;
- Хронический, как следствие возникает в результате непринятия соответствующих мер по избавлению от недуга.
Причины
Дерматомиозит относится к ряду заболеваний, причины возникновения которых, остаются на недостаточно изученном уровне. Но это не означает, что нет никаких предположений. Воспалительные расстройства мышечной системы относятся к мультифакториальным заболеваниям, то есть, имеющие различные причины возникновения. Наибольшую вероятность провоцирования дерматомиозита обуславливает преобладание инфекционных факторов. По этому поводу были проведены соответствующие исследования, которые и доказали достоверность утверждения.
Значимую роль в развитии недомогания занимают вирусные заболевания, провоцируемые посредством попадания в организм пикорнавирусов, парвовирусов, а также вируса гриппа. Бактериальные возбудители занимают почетное место среди причин формирования воспалительных процессов гладкой и скелетной мускулатуры. К таковым возбудителям относятся:
 Стрептококк гемолитический группы А
Стрептококк гемолитический группы А
- стрептококки группы A;
- гормональные лекарственные препараты;
- вакцины против тифа и кори.
Патогенетическим фактором, вызывающим заболевание, является и аутоиммунная реакция с формированием аутоантител. Эти антитела преимущественно нацелены против белков цитоплазмы и РНК (рибонуклеиновых кислот), входящих в основу мышечных тканей. Таковые реакции обуславливают возникновение дисбаланса между T и B лимфоцитами, а также приводят к отторжению Т-супрессорной функции.
Помимо вышеуказанных причин, имеется еще ряд триггерных (второстепенных) факторов, которые также имеют склонность к формированию дерматомиозита у человека. К таковым факторам относятся:
- переохлаждение тела;
- перегревание;
- наследственная предрасположенность;
- травмы психической и физической форм;
- аллергические реакции на лекарственные препараты;
- обострения очагов инфекций.
Таким образом, все вышеуказанные причины обуславливают возникновение дерматомиозита, которому свойственны следующие периоды протекания:
Причины ювенильного недуга
Причины детского дерматомиозита также остаются окончательно не выясненными, но они отличаются в некотором роде от взрослых. Прежде всего, признаки дерматомиозита возникают у детей в возрасте от 4 до 10–15 лет, но самый пик локализации недуга возникает в 7-летнем возрасте.
Ювенильный дерматомиозит возникает вследствие пребывания детей на солнце, то есть посредством действия радиационных лучей. Врачи не исключают также и инфекционные заболевания, которыми ребенок мог болеть с самого начала рождения. Особенно если инфекционные заболевания приобрели хронический характер.
Ювенильный вид является особенным, так как детский организм еще не готов к таким серьезным испытаниям, в результате чего следствием может быть летальный исход, если не принимать соответствующие меры.
Симптомы болезни
Определить наличие заболевания у человека можно по следующим характерным признакам, описанным ниже.
Болезнь характеризуется постепенностью протекания. Прежде всего, общими симптомами являются возникшие жалобы человека на общую слабость. Эта слабость возникает вследствие поражения мышц конечностей. Симптомы слабости возникают незаметно, на это могут понадобиться годы, поэтому определить наличие дерматомиозита по таковым признакам практически невозможно.
Другое дело, если недуг имеет острый характер протекания, в таком случае человек испытывает помимо общей слабости и болевые ощущения в мышцах. Боли имеют ярко выраженную форму и проявляются в течение 2 недель. При этом характерно повышение температуры, что приводит к полному упадку сил. В редких случаях острая форма обуславливается появлением сыпи на коже и полиартралгии.
Рассмотрим подробнее, какие органы и системы поражаются при дерматомиозите с характерной симптоматикой.
Мышечная система. Так как дерматомиозит – это болезнь мышечной системы, то и соответственно первыми страдают именно они. Возникает полная слабость организма, человеку становится сложно подниматься с кровати, выполнять различные физические действия. Заболевание заходит настолько глубоко, что мышцы шеи не в состоянии функционировать. Чаще всего больной находится в горизонтальном, нежели вертикальном положении. С локализацией недуга происходит расстройство мышечных тканей пищевода, глотки, гортани, что отражается в виде нарушения речи, появление кашля и затруднений приема пищи. При проглатывании пищи возникает острая режущая боль в горле. Если осмотреть ротовую полость, то можно пронаблюдать картину появления: отечности, покраснения и сухости. Редко происходит негативное воздействие на глазные мышцы.
Кожные недомогания. Возникновение кожного синдрома дает отчетливую картину преобладания дерматомиозита. Среди отклонений на коже стоит выделить следующие признаки:
- возникновение сыпи на лице в области верхних век, носа, носогубной складки. Сыпь распространяется по всему телу: на грудину, спину, коленные и локтевые суставы. Особенно четко проявляется сыпь на верхних конечностях;
- огрубение ладоней вследствие их покраснений и дальнейшего шелушения кожи;
- ногти становятся ломкими, возникает эритема. Нередко появляется расслоение ногтей на ногах и реже на руках;
- кожный покров по всему телу с течение заболевания становится сухим и приобретает красный цвет;
- дальнейшая картина способствует возникновению атрофии.
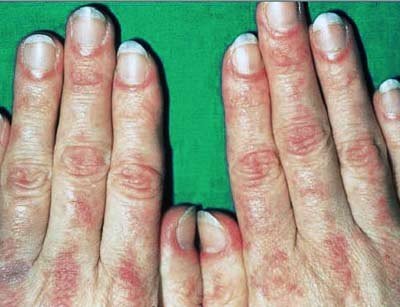 Симптомы дерматомиозита
Симптомы дерматомиозита
Проявление на коже первых патологических отклонений должно вызвать смущение у больного и привести его к дерматологу для определения заболевания.
Суставы. Редко возникает суставная боль при сгибании/разгибании рук и ног. Поражаются также кистевые, локтевые запястные, плечевые и коленные суставы. В местах суставов возникает отечность, ограничивающая их подвижность. Наряду с болевыми ощущениями в мышцах и при болях в суставах возникает общая слабость организма. Возможно формирование деформации суставов, которая успешно предупреждается путем приема глюкокортикостероидов.
Слизистые оболочки. Возникает гиперемия, отек области неба, стоматит и конъюнктивит. Происходит раздражение задней стенки глотки, что и приводит к затруднению проглатывания пищи.
Сердечные недостаточности. Болезнь настолько серьезна, что часто затрагивает и сердечную мышцу. При этом возникают такие заболевания:
- миокардит и миокардиофиброз;
- тахикардия;
- атриовентрикулярная блокада разных степеней сложности.
В редких случаях может наблюдаться перикардит, что зависит скорее от причины, повлекшей за собой недомогание мышечных тканей.
Легкие. Болезнь приводит к развитию у человека пневмонии легких, что заканчивается практически всегда плачевно. Возникает также альвеолит, поражение межреберных мышц, нарушается целостность диафрагмы, формируется аспирация в момент глотания. В результате наблюдается одышка, кашель, хрипота голоса и сухость во рту.
ЖКТ. У больного пропадает аппетит, что отражается на понижении веса, возникают боли в животе. Боль в животе имеет тупую форму проявления, которая может наблюдаться продолжительное время. Причины этих болей заложены в мышечных недомоганиях: глотки, пищевода и ЖКТ. При рентгенографическом обследовании наблюдается увеличение печени в размерах.
ЦНС и почки. Наблюдается исключительно в редких случаях. В почках может диагностироваться гломерулонефрит, а в ЦНС полиневрит. Данные заболевания диагностируются исключительно в стационаре. Дерматомиозит способствует нарушению работы эндокринной системы и половых органов. Наблюдается нарушение мочеиспускания и развитие бесплодия у девочек.
Симптоматика у детей
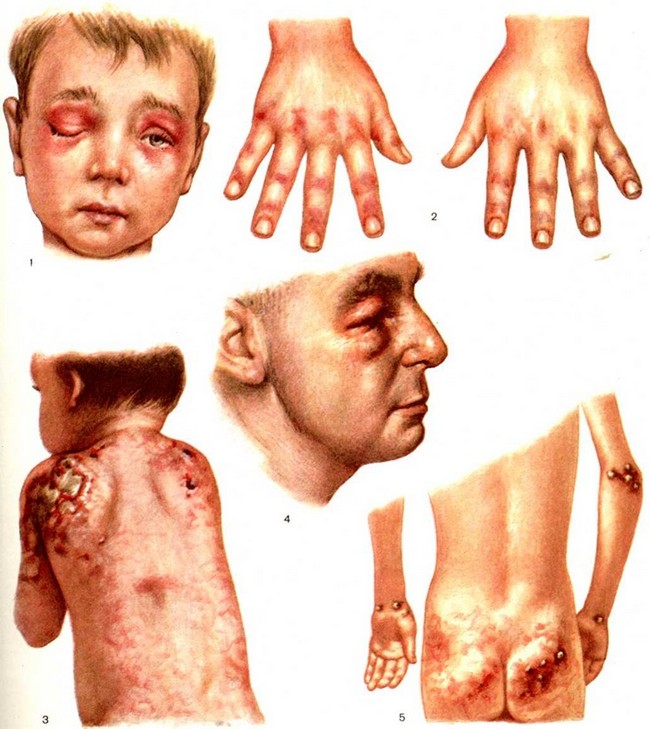 Симптомы ювенильного дерматомиозита
Симптомы ювенильного дерматомиозита
Ювенильный дерматомиозит у детей начинается с поражения внутренних органов. Симптомы заболевания отличаются от взрослых, прежде всего, продолжительностью формирования болезни. Первыми характерными признаками наличия заболевания у детей являются повреждения кожных покровов. Все кожные синдромы начинаются с лица и конечностей, где возникают эритемы, обретающие красный цвет. Преимущественно на лице у детей эритемы возникают вокруг глаз, что может привести к их отечности и болезненности при моргании. Если же ребенка даже при наличии таких симптомов не лечить, то эритема распространяется по всему телу.
Дистрофия мышц и парциальная липодистрофия – в частых случаях имеют место возникновения в детском возрасте. Ребенок при поражении мышц испытывает слабость, усталость, отсутствие желания к активным играм и т. п. Родители по первым признакам не исключают вероятность инфицирования ребенка и пытаются найти причину.
Важно! При первых замечаемых симптомах недуга стоит немедленно показать ребенка врачу для выявления болезни.
Родители замечают полное исчезновение аппетита у ребенка, что вызвано в результате развития аспирации. При глотании пищи возникает болевое ощущение, при этом пища может попасть в дыхательные пути, что чревато развитием пневмонии.
У детей также достаточно часто возникает кальциноз, который развивается у 40% больных дерматомиозитом. Кальцинозом называется отложение солей кальция в мягких тканях и органах. Соли могут откладываться подкожно или же в соединительной ткани в области мышечных волокон. Не исключается их отложение в более травмоопасных местах:
- в области суставов;
- вдоль ахиллова сухожилия;
- на бедрах;
- на ягодицах и плечах.
При этом кальциноз приобретает диффузный характер, то есть обуславливается длительностью протекания.
При поражении мышц диафрагмы, возникает вероятность образования дыхательной недостаточности, что отражается, прежде всего, на сердечной мышце. Первые симптомы не говорят о точном заболевании дерматомиозитом, поэтому для уточнения потребуется проведение диагностических исследований.
Диагностика
Диагностика дерматомиозита включает в себя сбор данных по симптомам, а также проведение опроса, лабораторных и инструментальных исследований. К таковым исследованиям относятся:
- Рентген. Посредством рентгена определяются наличие кальцинатов, увеличение размеров сердечной мышцы и признаки остеопороза.
- Анализ крови. Посредством анализа выявляется состав креатинфосфокиназа, альдолазы и СОЭ. По повышенному количеству этих составляющих врач определяет наличие заболевания.
- Электрокардиография. Это исследование позволяет определить наличие нарушений проводимости и аритмий.
- Спирография. Позволяет выявить наличие дыхательной недостаточности.
- Иммунологическое исследование. Выявляется высокий титр ревматоидного фактора.
- Биопсия мышц. Если же все вышеперечисленные исследования не позволяют построить картину заболевания, тогда решающим методом является проведение биопсии. Она проводится под местным наркозом, у больного с помощью специального приспособления взимается образец участка мышечной ткани для исследования. После взятия образца проводится микроскопическое изучение для определения наличия воспаления.
 Компьютерная спирография
Компьютерная спирография
После того как диагноз будет поставлен, врач примет соответствующее решение по выбору методики лечения недуга.
Лечение болезни
После исключения опухолевых и инфекционных заболеваний необходимо приступить к непосредственному лечению дерматомиозита. Основными действенными препаратами в лечении данного заболевания выступают глюкокортикостероиды. Причем прием необходимо вести в высоких дозах, но обязательно по назначению доктора. Одним из таковых препаратов стоит выделить преднизолон, который назначается в зависимости от характера проявления болезни.
В зависимости от характера недуга дозировка выбирается в таком количестве:
- При симптомах острой формы — 80–100 мг/сутки;
- При подострой форме — 60 мг/сутки;
- При хронической форме — 30–40 мг/сутки.
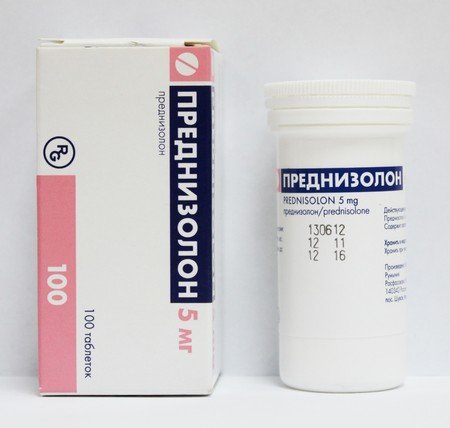 Препарат Преднизолон
Препарат Преднизолон
Если доза правильно была назначена, то уже через семь дней можно наблюдать торможение симптомов болезни (интоксикации). Через две недели происходит исчезновение отечности, побледнение эритемы и снижение креатинурии.
Ювенильный признак заболевания у детей лечится также с помощью преднизолона, но в иных дозировках. Для детей дозировка препарата составляет 10–20 мг/сутки, а положительный эффект наблюдается по истечении трех дней.
Если же форма болезни была определена неверно и действие препарата отсутствует, тогда принимается решение по постепенному увеличению дозировки. Назначенная дозировка применяется в течение 1,5–2 месяцев, после чего количество препарата снижается постепенно на протяжении 2 лет.
Помимо глюкокортикостероидов не исключается вероятность назначения врачом и цитостатических препаратов: Метотрексата и Азатиоприна.
 Препарат Метотрексат
Препарат Метотрексат
Рассмотри подробнее действие данных препаратов.
Метотрексат начинают применять с дозировки не более 7,5 мг/ неделю. После чего доза постепенно увеличивается по усмотрению врача на 0,25 мг в неделю. Препарат действует эффективно, но первые изменения можно заметить не ранее, чем через полгода. После пересматривается положительная динамика воздействия препарата и при ее наличии дозировка снижается. Лечение может продлиться до двух-трех лет.
Не допускается применение метотрексата следующим персонам:
- беременным;
- людям с заболеваниями почек и печени;
- людям с заболеваниями костного мозга.
Азатиоприн назначается вследствие наличия противопоказаний к метотрексату. Он обладает более щадящим эффектом, но меньшей эффективностью. Дозировка начинается с 2 мг/сутки и продолжается до появления положительных сдвигов. Эти сдвиги появляются примерно через 7–8 месяцев, после чего стоит снижать дозировку препарата.
Помимо вышеуказанных препаратов применяются и витаминизированные средства, которые положительно влияют на лечение – это витамины групп B, кокарбоксилаза, АТФ и нестероидные противовоспалительные средства.
Профилактика
Помимо лечения, болезнь под названием дерматомиозит необходимо предупреждать путем избегания переохлаждения тела и проведения своевременного лчения при заражениях инфекциями. Не допускается также прием лекарственных препаратов самопроизвольно и без назначения, тем более незнакомых. Также необходимо соблюдать гигиену и чистоту в доме, особенно где есть маленькие дети.
Что делать?
Если Вы считаете, что у вас Дерматомиозит и характерные для этого заболевания симптомы, то вам могут помочь врачи: ревматолог, дерматолог.
Понравилась статья? Поделись с друзьями в соц.сетях:Присоединяйтесь к нам ВКонтакте, будьте здоровы!